Более 1000 городов России в базе ВРАЧИ ГОРОДА
Удобный сервис поиска врачей, клиник и медуслуг города
© 2020-2025, ООО «СООБЩЕСТВО ВРАЧИ СТРАНЫ», ОГРН 1211600032445. Резидент Государственного автономного учреждения «Технопарк в сфере высоких технологий «ИТ-Парк» Казань. Свидетельство о регистрации СМИ ЭЛ № ФС77-85065, выданное Федеральной службой по надзору в сфере связи и массовых коммуникаций. «ВРАЧИ ГОРОДА®» - товарный знак, зарегистрированный в Федеральной службе по интеллектуальной собственности РФ.
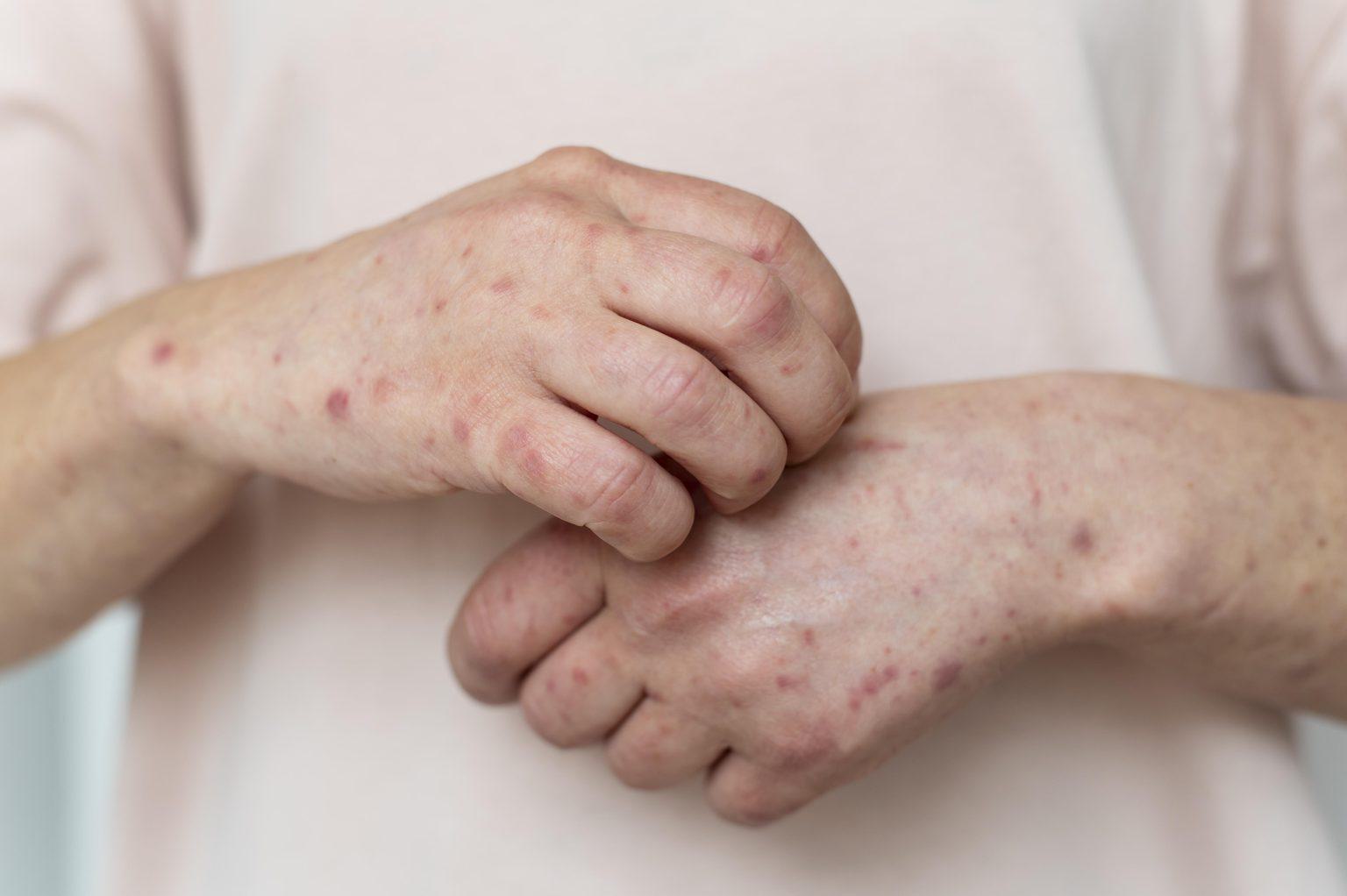
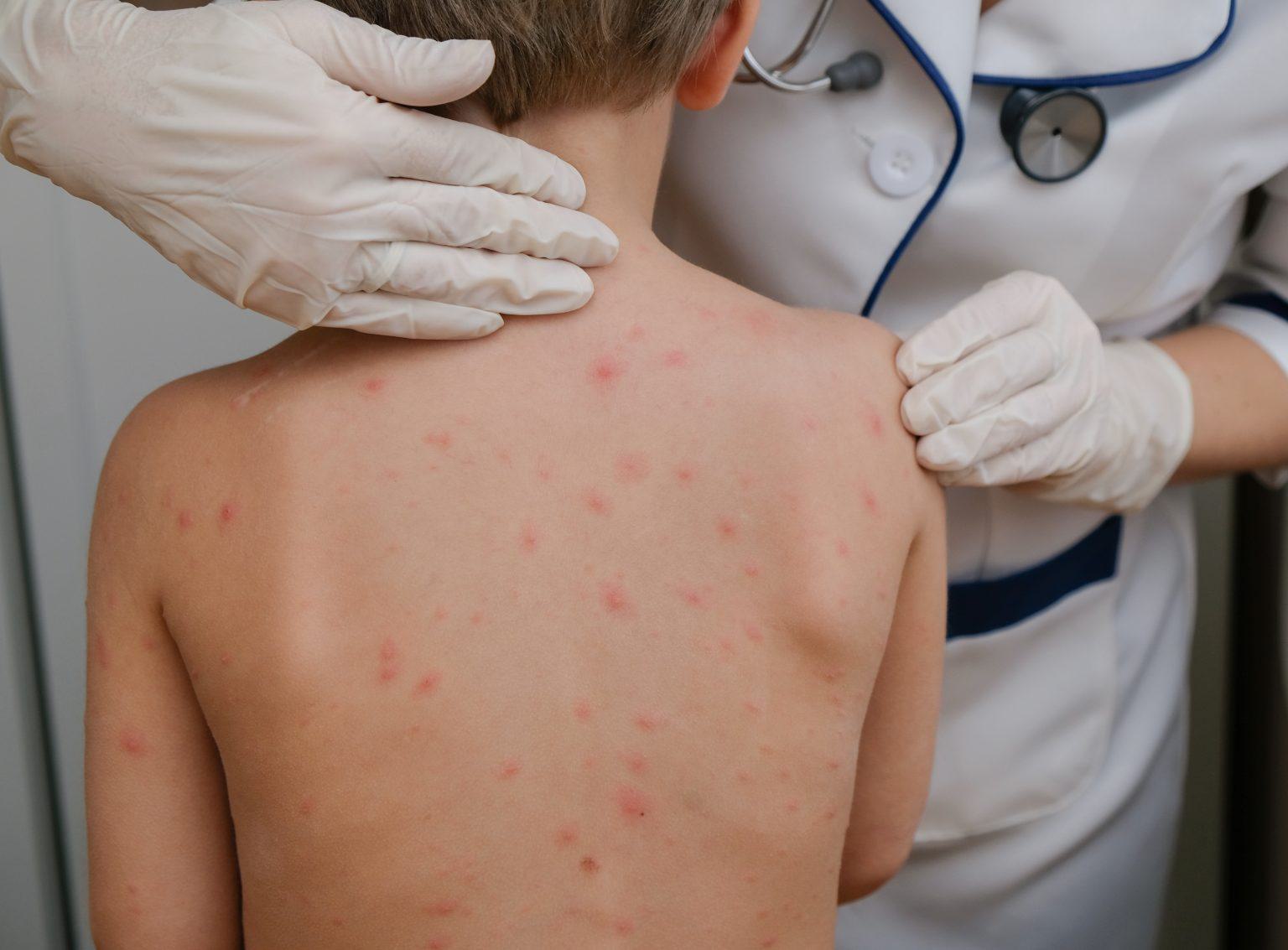
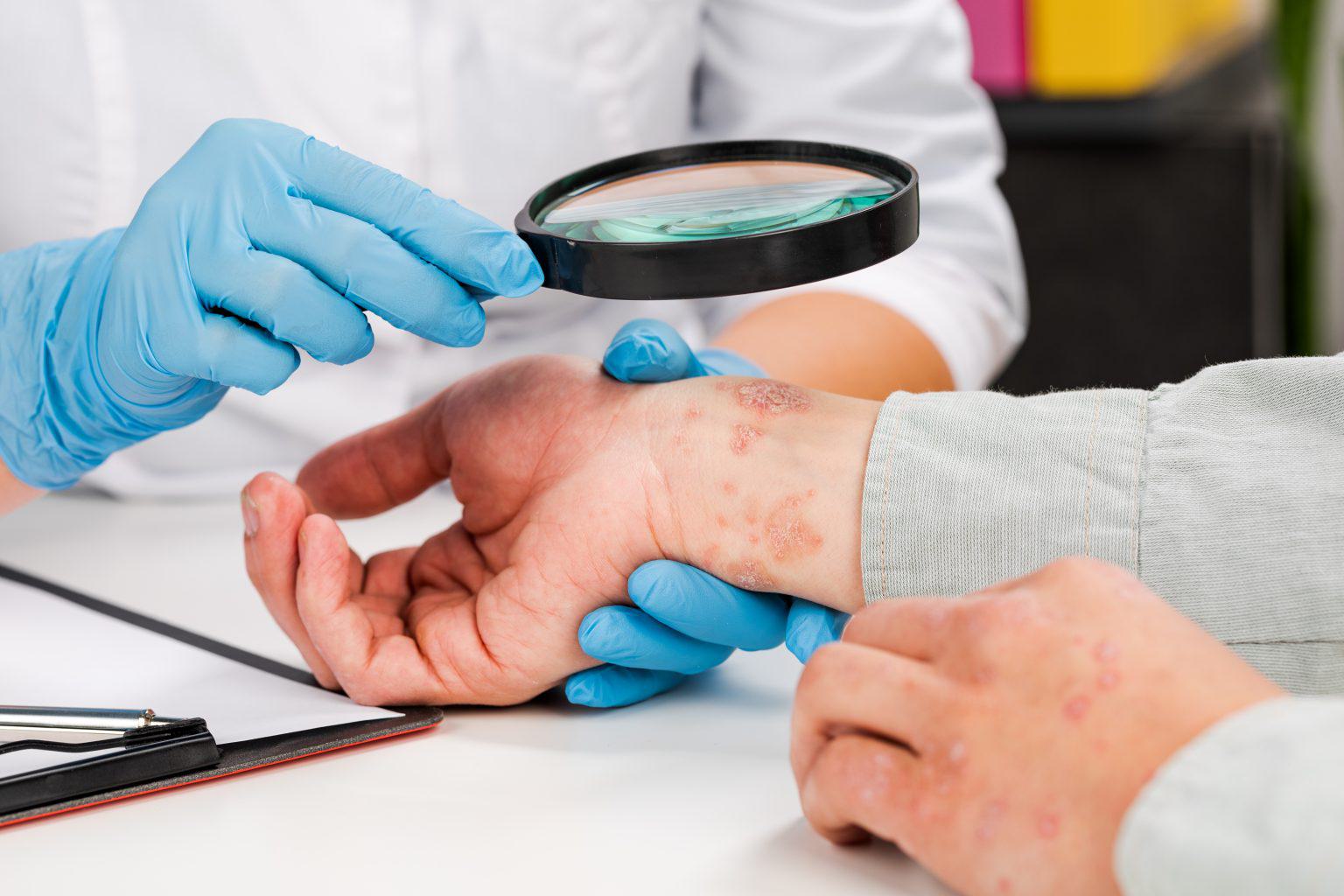
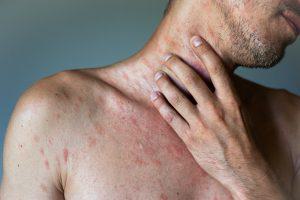
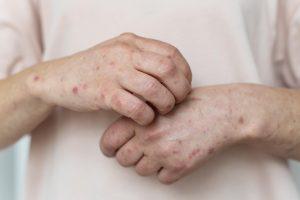
Атопический дерматит — это рецидивирующее хроническое воспаление кожных покровов со сложным механизмом, включающим в себя генетическую восприимчивость, дисфункцию иммунной системы и нарушение барьера поверхностного слоя кожи, а также факторы окружающей среды. Зуд является основным симптомом; поражения кожи варьируются от легкой эритемы до тяжелой лихенификации и эритродермии. Диагноз подтверждается на осмотре врача по результатам опроса и исследований. Терапия базируется на приёме лекарственных средств (внутрь и местно), коррекции ухода и избегании провоцирующих факторов. В запущенных случаях пациенту может потребоваться системное лечение. Детский атопический дерматит часто проходит или значительно ослабевает к взрослому возрасту.
Кроме того, атопический дерматит – первое заболевание, присутствующим в серии аллергических патологий, таких как пищевая аллергия, астма и аллергический ринит (по порядку), что провоцирует теорию “атопического марша”, которая предполагает, что ранняя или тяжелая форма атопического дерматита и кожная сенсибилизация к аллергенам окружающей среды могут привести к последующему аллергическому заболеванию на других эпителиальных слизистых оболочках (например, желудочно-кишечный тракт или дыхательные пути).
На сегодняшний день существуют две основные гипотезы относительно развития воспаления, которое приводит к атипическому дерматиту. Первая предполагает первичную иммунную дисфункцию, приводящую к сенсибилизации IgE, аллергическому воспалению и вторичному нарушению эпителиального барьера. Вторая гипотеза основывается на первичном дефекте эпителиального барьера, который приводит к нарушению иммунологической регуляции и воспалению.
Генетика
Важную роль играет наследственный анамнез атопического дерматита. Самым известным генетическим фактором риска развития атопического дерматита является наличие мутаций, приводящих к потере функции структурного кожного белка филаггрина. Филаггрин является элементом кожного барьера, защищает кожу от потери влаги и проникновения патогенных микроорганизмов.
Инфекционные заболевания
Кожа пациентов с атопическим дерматитом колонизирована золотистым стафилококком. Клиническая инфекция часто вызывает вспышку атопического дерматита. Поэтому данный возбудитель может являться триггером, действуя как суперантиген. Аналогичным образом, суперинфекция вирусом простого герпеса также может привести к вспышке заболевания и герпетической экземе.
Климат
Вспышки происходят в экстремальных климатических условиях. Жара, как и сильный холод неблагоприятна для пациентов с атопическим дерматитом. Сухая атмосфера усиливает ксероз (сухость кожи). Пребывание на солнце может способствовать улучшению состояния кожи, но потоотделение усиливает зуд. Эти внешние факторы действуют как раздражители или аллергены, в конечном счёте запуская воспалительный каскад в эпидермисе кожи.
Пищевые факторы
Роль пищевых антигенов в патогенезе атопического дерматита остаётся спорной: как в профилактике, так и при отказе от пищевых продуктов у лиц с установленным заболеванием. Из-за разногласий относительно влияния продуктов на течение атопического дерматита большинство врачей не вносят ограничений по рациону. Тем не менее, острые пищевые реакции (крапивница и анафилаксия) часто встречаются у детей с атипическим дерматитом.
Крапивница и острые анафилактические реакции на пищу возникают с повышенной частотой у пациентов с атопическим дерматитом. Среди аллергенов наиболее часто пациенты выделяют арахис, яйца, молоко, сою, шоколад, цитрусовые, рыбу и морепродукты. В исследованиях с участием детей, страдающих аллергией на арахис, подавляющее большинство из них имели в анамнезе атопию.
Воздушные аллергены
Была предположена роль аэроаллергенов и домашних пылевых клещей. Но эта теория находится на стадии клинических исследований.
Табак
Проведённые исследования показали корреляцию между ранним и/или текущим воздействием курения сигарет и возникновением атопического дерматита у взрослых. Исследование также определило, что воздействие табачного дыма в детстве связано с возникновением заболевания у взрослых.
Международный уровень распространенности атопического растёт, составляя 15—35% детей и 2—10% взрослого населения.
Атопический дерматит не имеет гендерной предрасположенности. Соотношение мужчин и женщин составляет 1:1,5.
Возраст. В 85% случаев атопический дерматит возникает на первом году жизни; в 95% случаев это происходит в возрасте до 7 лет. Частота заболеваемости наиболее высока в раннем младенчестве и детском возрасте. У заболевания бывают периоды полной ремиссии, особенно в подростковом возрасте, а затем оно может рецидивировать во взрослой жизни.
Из всех пациентов с атопическим дерматитом у 30% развивается астма, а у 35% – аллергический ринит.
Очень важно согласовывать с пациентами схемы лечения и поддерживающие меры.
Необходимо информировать пациентов о том, что лечение данного кожного заболевания не приводит к полному излечению, но может быть достигнут стойкая ремиссия — хороший контроль над мучительным зудом.
Физикальный осмотр
В самую первую очередь дерматолог проводит обследование кожи, чтобы выявить признаки, связанные с атопическим дерматитом. У более молодых пациентов следует пройти дерматографическое обследование, так как у многих из них может наблюдаться острая крапивница на фоне атонического дерматита.
Первичные признаки атонического дерматита включают ксероз (сильная сухость и признаки шелушения), лихенификацию (уплотнение, утолщение, шероховатость, усиление кожного рисунка) и экзематозные (воспалительные) поражения кожного покрова. Часто встречаются экскориации (ссадины в результате механического повреждения) и образование корок на эпидермисе, а у некоторых пациентов наблюдаются узелковые поражения кожи. Экзематозные изменения и их вариабельные морфологические признаки наблюдаются в разных местах в зависимости от возраста пациента.
Основные клинические проявления, без которых диагноз атопического дерматита не может быть поставлен:
Важными признаками, подтверждающими наличие атопического дерматита, являются следующие:
Сопутствующие признаки (неспецифические, но предполагающие диагноз атопического дерматита):
Младенчество
Атопический дерматит часто диагностируется вскоре после рождения. Ксероз возникает рано и обычно поражает все тело; область кожи, к которой прилегает подгузник, обычно не затрагивается.
В первую очередь поражаются складки (локтевые и подколенные области) с эритемой и экссудацией. В течение следующих нескольких недель поражения локализуются на щеках, лбу и волосистой части головы, а также разгибателях голеней; однако они могут возникать в любом месте на теле, обычно исключая область подгузника и носогубного треугольника. Повреждения представляют собой плохо очерченные, эритематозные, чешуйчатые и покрытые коркой (экзематозные) пятна и бляшки. Лихенификация редко наблюдается в младенческом возрасте.
Детство
Ксероз часто носит генерализованный характер. Кожа шелушащаяся и грубая.
Лихенификация характерна для детского периода атопического дерматита. Эти поражения в основном наблюдаются над кожными складками, костными выступами и лбом.
Частыми признаками являются: бледность лица; вокруг глаз возникают эритема, шелушение и линии Денни-Моргана (увеличенные складки под нижним веком). Наиболее излюбленное место на теле — сгибательныескладки, особенно локтевые и подколенные ямки, а также ягодично—бедренные складки.
Образование корки при атопическом дерматите следует дифференцировать с инфекциями, поскольку и то, и другое может проявляться сочетанием кожных поражений с образованием корки.
Зрелость
Поражения становятся более диффузными на фоне эритемы. Лицо обычно поражается в первую очередь, оно сухое и шелушащееся, заметен ксероз. Может присутствовать лихенификация. Коричневое макулярное кольцо вокруг шеи типично, но присутствует не всегда. Причиной тому является локализованное отложение амилоида.
Отсутствие диагностического биологического маркёра заболевания является огромным препятствием на сегодняшний день для изучения атопического дерматита.
Заболевания, которые должны быть исключены для постановки диагноза:
Было разработано несколько инструментов для оценки тяжести атопического дерматита.
Площадь экземы и индекс тяжести (EASI) — основаны исключительно на объективной оценке врача; в основном используются в клинических испытаниях.
Оценка атопического дерматита (SCORAD) — сочетает объективную оценку врача и субъективную оценку пациента; в основном используется в клинических испытаниях.
Ориентированный на пациента показатель экземы (POEM): основан исключительно на субъективной оценке пациента; может быть более удобным в клинической практике.
Оценка атопического дерматита, ориентированная на пациента (PO-SCORAD): основана исключительно на субъективной оценке пациента; может быть более удобной в клинической практике.
Числовая оценочная шкала – это субъективный инструмент, с помощью которого пациентов спрашивают: “По шкале от 0 до 10, где 0 означает «зуда нет», а 10 — «самый сильный зуд, который только можно вообразить», как бы вы оценили свой зуд в худший момент в течение предыдущих 24 часов?”.
Атопический дерматит может быть ошибочно поставлен при других видах дерматитов. В младенчестве наиболее распространенной трудностью является отличить его от себорейного дерматита. Как атопический, так и себорейный дерматит связаны с образованием ретенционного гиперкератоза, обнаруживаемого на макушке волосистой части головы, которая у людей с себорейным дерматитом жирная и желтая, а у людей с атопическим дерматитом сухая и покрытая коркой. Оба состояния также следует отличать от псориаза.
Чесотка проявляется в младенчестве или детском возрасте в виде зудящей сыпи. Высыпание полиморфное, с дерматитом, узелками и крапивницей. Пустулы на руках и ногах почти всегда являются диагностическим признаком чесотки в младенчестве. Поражение лица встречается редко, и ксероза не возникает.
Младенцы с сильным зудом и генерализованным дерматитом на фоне рецидивирующих инфекций должны быть обследованы на наличие признаков иммунодефицита. Задержка умственного и физического развития, а также повторные инфекции помогают отличить сыпь при иммунодефиците от атопического дерматита. При синдроме Вискотта-Олдрича кровотечение может сопровождаться дерматитом из-за сопутствующей тромбоцитопении.
Опоясывающий лишай обычно проявляется как одностороннее очаговое поражение кожи, но неправильно назначенное лечение может вызвать генерализацию процесса и распространенный дерматит. Поражение лица, наличие ксероза и раннее начало (при атопическом) помогают провести различие между этими двумя состояниями. Дополнительные лабораторные исследования на вирус могут потребоваться, если везикулярные или язвенные поражения развиваются в рамках ранее существовавшего дерматита.
Атопический дерматит следует дифференцировать со следующими патологиями:
Как упоминалось выше, на сегодняшний день неизвестно ни одного специфичного маркера для диагностики атопического дерматита. Лабораторное тестирование редко бывает необходимым для пациентов с атопическим дерматитом.
Мазок с инфицированной кожи может помочь в выделении определенного микроорганизма (например, стафилококка или стрептококка) и определении чувствительности к антибактериальным препаратам.
Тестирование на аллергию и радиоаллергосорбент не имеет большой ценности.
Мазок для вирусной полимеразной цепной реакции (ПЦР) может помочь выявить суперинфекцию вирусом простого герпеса и установить диагноз герпетической экземы.
Общий анализ крови на тромбоцитопению помогает исключить синдром Вискотта-Олдрича, а также может оказаться полезным тестирование для исключения других иммунодефицитов. Это также способствует выявлению периферической эозинофилии (повышение уровня эозинофилов в крови), что может помочь в подтверждении диагноза.
Уровень иммуноглобулинов Е (IgE), определяемый в сыворотке крови имеет диагностическую ценность.
Гистологические результаты
Биопсия пораженного участка кожи показывает характерное острое, подострое или хроническое воспаление, но результаты не являются специфичными для атопического дерматита.
Пациенты с атопическим дерматитом не нуждаются в экстренной госпитализации, но они могут обратиться в отделение неотложной помощи для лечения острых вспышек, вызванных бактериальными инфекциями и герпетической экземой.
Увлажнение при атопическом дерматите
Важным этапом в ведении пациентов с атопическим дерматитом является уход за кожей. В зависимости от климата пациентам обычно помогают 5-минутные теплые ванны с последующим нанесением увлажняющего крема. Приёмы ванн с добавлением эмульгирующих масел (1 колпачок на теплую воду для ванн) в течение 5–10 минут увлажняют кожу. Средства на масляной основе благоприятно влияют на качество кожи, так как задерживают влагу и предотвращают её испарение во внешнюю среду.
В рекомендации для пациентов входят указания наносить смягчающее средство (увлажняющий крем), такое как вазелин или Аквафор, по всему телу во влажном состоянии, чтобы сохранить влагу и позволить воде впитаться через роговой слой.
Топические стероиды при атопическом дерматите
Топические стероиды в настоящее время являются основой лечения. Приём препаратов в сочетании с увлажнением дают превосходные результаты. Предпочтительны мазевые основы, особенно в сухих помещениях.Терапия не должна начинаться с высоких дозировок, во избежание побочных эффектов.
Прием стероидов назначается не на постоянной основе: прекращается, когда поражения исчезают, и возобновляется, когда появляются новые участки атопического дерматита.
Вспышки могут быть связаны с сезонными природными изменениями, стрессом, физической активностью, стафилококковой инфекцией или контактной аллергией.
Иммуномодуляторы при атопическом дерматите
Данная группа препаратов показана пациентам с атопическим дерматитом средней и тяжелой степени тяжести. И только в тех случаях, когда препараты первой линии не показали своей эффективности.
Иммуномодуляторы превосходят кортикостероиды по стоимости в несколько раз, что существенно снижает частоту их использования в практике дерматологов.
Целенаправленная биологическая терапия при атопическом дерматите
Терапия против IL-4Ra (дупилумаб) — это подкожная инъекция, вводимая каждые 2 недели. Она был одобрен в 2017 году для взрослых с атопическим дерматитом средней и тяжелой степени тяжести, который не поддается адекватному контролю с помощью местной терапии или когда такая терапия противопоказана пациенту. В 2019 году показания были расширены и включил и в себя подростков в возрасте 12 лет и старше, а в 2020 году — детей в возрасте 6 лет.
Другие методы лечения, эффективные и неэффективные, при атопическом дерматите
Пробиотики рекомендованы в качестве терапевтического варианта для лечения атопического дерматита. Обоснование их использования заключается в том, что бактериальные продукты могут индуцировать иммунный ответ серии Th 1 вместо Th 2 и, следовательно, могут ингибировать выработку аллергических IgE-антител. Однако многие источники сообщают об ограниченной пользе в профилактических и терапевтических целях.
Можно использовать терапию ультрафиолетом (УФ-А и УФ-В лучи, или их комбинацию). Но долгосрочные процедуры противопоказаны из-за высокого риска побочных эффектов в виде злокачественных новообразований кожи (особенно у светлокожих людей с первым фототипом).
У пациентов с герпетической экземой эффективен ацикловир.
У пациентов с тяжелым заболеванием, и особенно у взрослых, успешной комбинацией является фототерапия вместе с препаратами группы цитостатиков.
Антибактериальные препараты используются для лечения клинической инфекции, вызванной золотистым стафилококком, или вспышек заболевания. Но они не оказывают никакого влияния на ремиссию атопического дерматита при отсутствии инфекции. Лабораторные признаки колонизации золотистым стафилококком не являются доказательством клинической инфекции, поскольку стафилококковые организмы обычно колонизируют кожу пациентов с атопическим дерматитом.
Рекомендации по одежде
Ткань, соприкасающаяся с кожным покровом, должна быть мягкой. Материал выбора – хлопок. Он удобен, и зимой его можно носить под более тёплую одежду. Следует избегать шерстяных изделий и «не дыщащие» ткани, такие как синтетика, потому что они усиливают потоотделения, тем самым провоцируя раздражение и зуд. Одежду следует стирать мягким моющим средством без отбеливателя и агрессивных ополаскивателей.
Рекомендации по организации личного пространства
В комнате должна быть прохладная температура, во избежание активного потоотделения. Увлажнитель воздуха предотвращает сухость вдыхаемого воздуха и благоприятно действует на кожу и слизистую. Он должен использоваться как зимой, когда отопление высушивает атмосферу, так и летом, когда кондиционер поглощает влагу из воздуха.
Рекомендации по личной гигиене
Необходимо ограничить частоту и продолжительность мытья и купания (количество душевых/ванн должно быть не более одного раза в день; ванны с мочалкой следует исключить, чтобы снизить повреждающее действие на поверхностный роговой слой кожи). Температура воды должна быть оптимальной, а не горячей.
Ногти следует коротко подстригать, чтобы свести к минимуму раздражения и вторичные инфекции.
Консультации других специалистов
Пациенту могут потребоваться консультации аллерголога, особенно если у него развивается астма, сенная лихорадка или острая пищевая аллергическая реакция.
Коррекция питания
Диета должна исключать продукты, которые провоцируют острые аллергические реакции (крапивница, анафилаксия). Чаще всего реактивность иммунной системы возникают на арахис (арахисовое масло), фундук, яйца, морепродукты, молоко, рыбу, какао и шоколад. Кроме того, пациентам можно наносить защитный слой из вазелина (или других жирных косметических средств) вокруг рта перед едой, чтобы предотвратить аллергическую реакция от цитрусовых, помидоров и других продуктов, вызывающих раздражение кожи.
Коррекция эмоционального фона
Снижение эмоционального стресса очень важно и помогает разорвать цикл «зуд–царапины». Стресс может повлиять как на семью (например, плачущий ребенок не дает спать), так и на пациента (например, неспособность заснуть из-за зуда).
Активный образ жизни
Пациентам рекомендуется избегать активных занятий спортом, вызывающих чрезмерное потоотделение. Занятие плаванием в бассейнах также следует ограничить, из-за высокой концентрации хлорки в воде, которая оказывает повреждающие действие на кожный покров.
При неправильном применении местных кортикостероидов или при применении очень высоких дозировках стероидов у пациентов могут развиться такие осложнения как: синдром Иценко-Кушинга, гипотиреоз, гипертрихоз (повышенное оволосение) и задержка роста. При неправильном применении стероидов у пожилых пациентов может произойти истончение кожи.
Не стоит исключать тот факт, что у пациентов могут развиться другие сопутствующие аллергические расстройства, такие как крапивница, пищевая аллергия, астма и аллергический ринит.
Нарушение сна часто встречается у пациентов с атопическим дерматитом из-за непрекращающегося зуда. Нарушения режима сна и бодрствования могут существенно повлиять на качество жизни.
Атопический дерматит у детей часто проходит к 5 годам, хотя обострения часто наблюдаются в подростковом и взрослом возрасте.
Девочки и пациенты с тяжелым течением заболевания, ранним возрастом начала, семейным анамнезом и сопутствующим аллергическим ринитом или астмой с большей вероятностью будут страдать от длительного течения заболевания. Даже у этих пациентов атопический дерматит часто проходит или значительно ослабевает к взрослому возрасту.
Используемая литература:
1. Saavedra J., Boguniewicz M., Chamlin S., Lake A., Nedorost S., Czerkies L., Patel V., Botteman M., Horodniceanu E. Patterns of
clinical management of atopic dermatitis in infants and toddlers: A survey of three physician specialities in the United States. J. Pediatr. 2013; 14: 168–171.
2. Kapoor R., Menon C., Hoffstad O., Bilker W., Leclerc P., Margolis D. The prevalence of atopic triad in children with physician-confirmed atopic dermatitis. J. Am. Acad. Dermatol. 2008; 9: 68–73.
3. Leung D., Nicklas R., Li J., Bernstein I., Blessing-Moore J., Boguniewicz M., Chapman J., Khan D., Lang D., Lee R., Portnoy J., Schuller D., Spector S., Tilles S. Disease management of atopic derma titis: an updated practice parameter. Joint Task Force on Practice Parameters. Ann. Allergy Asthma Immunol. 2004; 9 (Suppl. 2): 1–21.
4. Macharadze D.Sh. Atopicheskiy Dermatit: Sovremennye Metody Diagnostiki i Terapii. Uchebno-Metodicheskoe Posobie [Atopic Dermatitis: Modern Methods of Diagnosis and Therapy. A Teaching Manual]. Moscow, RPK “Liniya-Print” Publ., 2011. 75 p.
5. Suarez-Farinas M., Dhingra N., Gittler J., Shemer A., Cardinale I., de Guzman Strong K., Krueger J., Guttman-Yassky E. Intrinsic atopic dermatitis shows similar Th2 and higher Th17 immune activation compared with extrinsic atopic dermatitis. J. Allergy Clin. Immunol. 2013; 132: 361–370.
6. Segal A., Ellis А., Kim H. CSACI position statement: safety of topical calcineurin inhibitors in the management of atopic dermatitis in children and adults. Allergy Asthma Clin. Immunol. 2013; 9 (1): 24–29.
7. Fleischer A., Boguniewicz M. An approach to pruritus in atopic dermatitis: A critical systematic review of the tacrolimus ointment literature. J. Drugs Dermatol. 2010; 9: 488–498.
8. Meingassner J., Aschauer H., Stuetz A. Pimecrolimus permeates less than tacrolimus through normal, inflamed, or corticosteroid pretreated skin. Exp. Dermatol. 2005; 14: 752–757.
9. Svensson A., Chambers C., Ganemo A., Mitchell S. A systematic review of tacrolimus ointment compared with corticosteroids in the treatment of atopic dermatitis. Curr. Med. Res. Opin. 2011;


Установить приложение ВРАЧИ ГОРОДА на телефон, чтобы они были всегда под рукой?
Установите приложение «ВРАЧИ ГОРОДА» и оно будет всегда под рукой!
Нажмите и затем
На экран «Домой»
Ваши данные отправлены.
Мы свяжемся с Вами в ближайшее время.


Ваши данные отправлены.
Мы свяжемся с Вами в ближайшее время.

Ваши данные отправлены.
Мы свяжемся с Вами в ближайшее время.


Спасибо, Ваш отзыв принят